Kruimelpad
Wat wil je printen?
Pijnbeleid
Lees hieronder meer over wat pijn is, hoe we als ziekenhuis omgaan met je pijnklachten en wat je zeker moet weten over pijnmedicatie.
Een goede pijnbehandeling heeft veel voordelen.
Als je minder pijn lijdt, wordt aangenomen dat er een vlotter herstel optreedt. Dit wil zeggen een snellere heling van wonden, minder kans op complicaties en een vlottere revalidatie.
Acute pijn, postoperatieve pijn of pijn die voortkomt uit verwondingen moet steeds behandeld worden. Onbehandelde acute pijn zou eventueel kunnen evolueren naar aanhoudende pijn. Deze aanhoudende pijn is moeilijker te behandelen.
Belangrijk!
- Gebruik de medicatie alleen zoals voorgeschreven.
- Overschrijd nooit de voorgeschreven duurtijd of dosis.
- Respecteer steeds de minimale wachttijd tussen twee innames van pijnmedicatie.
- Overblijvende medicatie mag je niet gebruiken op een ander moment of door andere personen.
Overhandig ook steeds een exemplaar van je medicatieschema aan je huisapotheker. Op die manier kan de huisapotheker eventuele zaken extra verduidelijken over je medicatie.
Wat is pijn?
De pijn die je ondervindt na de ingreep heeft een functie. Het is een waarschuwingssignaal. Het is normaal dat er een bepaalde mate van pijn of ongemak aanwezig is na een ingreep of onderzoek.
Als patiënt is het niet makkelijk om pijn te omschrijven. We helpen je verwoorden hoeveel pijn aanwezig is en waar deze zich bevindt. Die informatie is erg belangrijk voor ons om jou correct te kunnen opvolgen.
Enkel jij kan de pijn voelen dus enkel jij kan aangeven in welke mate deze aanwezig is.
Het is belangrijk om de sterkte van de pijn (pijnintensiteit) die je ervaart te kennen.
Hoe je pijn beleeft, is erg persoonlijk. Iedereen ervaart pijn anders. Daarom ben je de enige die iets over de aard en de omvang van de pijn die je ervaart kan zeggen. Door je pijn onder woorden te brengen, wordt het een werkelijkheid voor jezelf en de anderen.
Acute pijn
Acute pijn is nuttig en zelfs noodzakelijk. Het waarschuwt ons voor schadelijke prikkels. Meestal gaat het om een korte, hevige pijn die plots ontstaat en enkele uren, dagen of weken aanhoudt. Er is meestal een duidelijke oorzaak zoals postoperatieve pijn, tandpijn, ontstekingspijn … De pijn verdwijnt wanneer de oorzaak is genezen.
Chronische pijn
Chronische pijn is pijn die langer aanhoudt dan 3 tot 6 maanden. Omdat de lichamelijke oorzaak vaak heel moeilijk of niet (meer) te vinden is of omdat de oorzaak niet weg te nemen is, behandelen we chronische pijn symptomatisch. Enkele voorbeelden zijn: chronische rugpijn, chronische hoofdpijn, fantoompijn en chronische kankerpijn. Chronische pijn belemmert je in vele facetten van jouw leven.
Lees meer over de behandeling van chronische pijn
Totale pijn
Pijn is meer dan lichamelijke pijn alleen. Het omvat lichamelijke, emotionele, sociale en spirituele pijn.
- Lichamelijke pijn: pijn als gevolg van een aandoening.
- Emotionele pijn: gevoelens van afhankelijkheid, eenzaamheid en angst.
- Sociale pijn: breken of verliezen van sociale banden doordat bepaalde rollen niet meer opgenomen kunnen worden.
- Spirituele pijn: het verlangen naar geborgenheid en om gehoord te worden.
Spirituele, sociale, emotionele en lichamelijke pijn beïnvloeden elkaar op elk moment. We spreken dan ook van ‘totale pijn’.
Hoe meten we pijn?
Tijdens je verblijf in het ziekenhuis zal de verpleegkundige minimaal 2 keer per dag je pijn meten. We meten de pijn meer dan twee keer per dag wanneer je aangeeft pijn te hebben of als je systematisch pijnmedicatie krijgt.
Heb je pijn? Wacht dan niet tot de verpleegkundige bij jou de pijn komt meten. Je kan dit best meteen aangeven. Hoe langer je wacht, hoe moeilijker het is om de pijn doeltreffend aan te pakken.
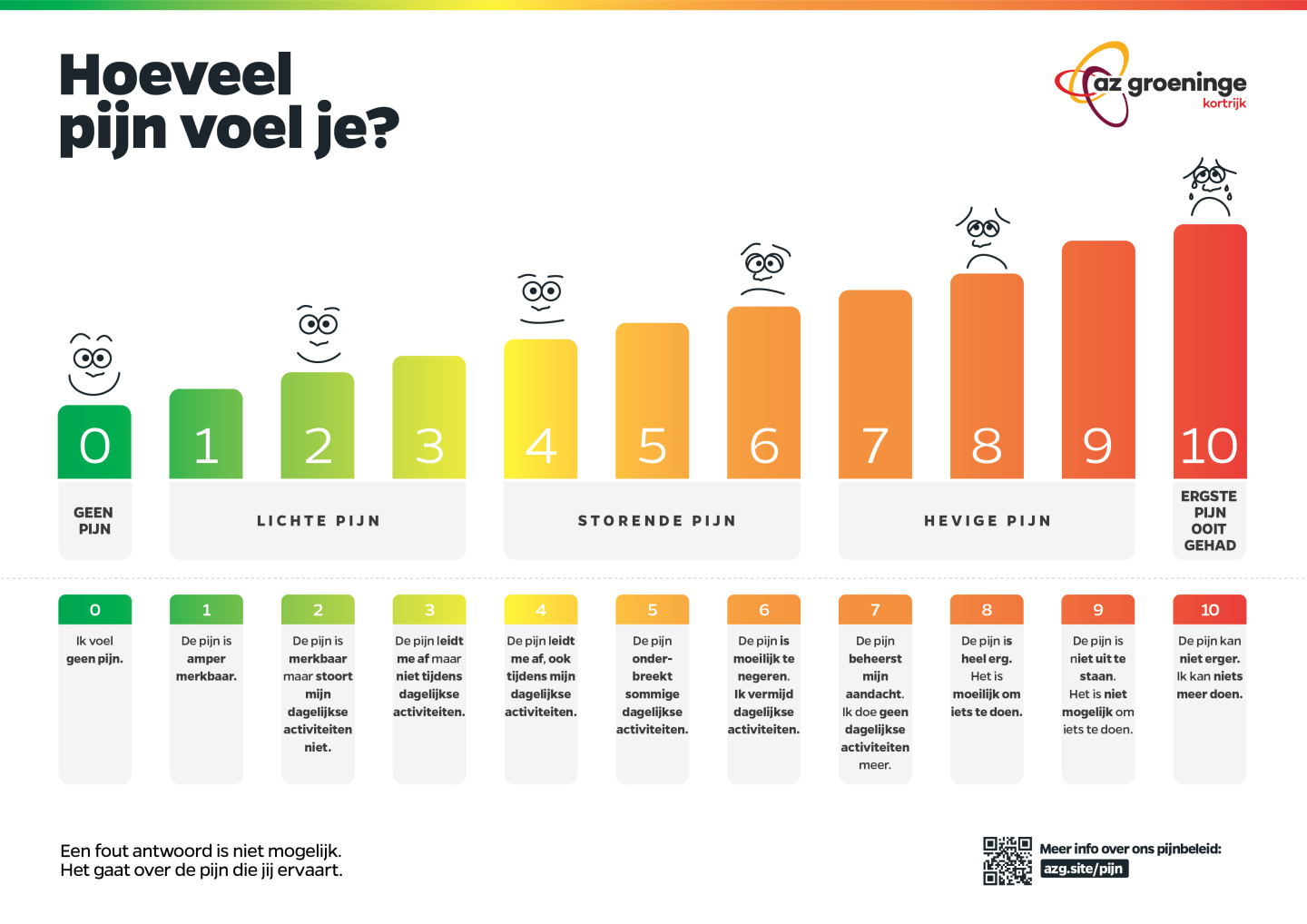
De verpleegkundige vraagt een cijfer te geven tussen 0 en 10 die overeenstemt met de pijn op dat moment. 0 staat voor geen pijn, 10 staat voor de ergst denkbare pijn. De meting kan in rust gevraagd worden maar ook tijdens beweging of manipulatie.
We gebruiken hiervoor een meetinstrument:
De verpleegkundige vraagt tijdens de pijnmeting ook of de reeds toegediende pijnbehandeling doeltreffend is.
Hoe behandelen we pijn?
Aan de hand van de score die je aangeeft, starten we een pijnbeleid op of passen we het aan. Als je de pijn zo ervaart, dat de grens van wat comfortabel is overschreden wordt, zal de verpleegkundige met jou overleggen hoe de pijn kan verlicht worden. Naast pijnmedicatie zijn er nog andere zaken die ervoor kunnen zorgen dat je terug meer comfort ondervindt. Het zal niet steeds mogelijk zijn om de pijn volledig weg te nemen. We streven een comfortabel niveau na.
- Gebeurde een ingreep aan een lidmaat? We raden aan dit in hoogstand te houden. Dit zorgt dat de zwelling vermindert, wat zorgt voor pijndaling.
- Ervaar je pijn door te lang dezelfde houding aan te nemen? We raden aan je houding te veranderen. Vraag indien nodig hiervoor hulp aan de verpleegkundige.
- Hoe meer je denkt aan je pijn, hoe sterker de pijn aanvoelt. Afleiding door muziek, een boek, TV, ook een gesprek met een familielid of vriend kan helpen. Probeer verschillende zaken uit om te zien wat je het beste helpt.
- Blijft de focus op pijn? Meld dit aan de verpleegkundige. Samen met jou zoeken we naar oplossingen. Warmte of koude aanbrengen op een pijnlijk lichaamsdeel kan bijvoorbeeld helpen om de pijn onder controle te houden.
Er bestaan verschillende soorten medicatie om je pijn te behandelen. Een anesthesist komt bij je langs voor de ingreep en bespreekt met jou welke medicatie je zal toegediend krijgen op welke manier. Soms worden ingrepen onder lokale verdoving uitgevoerd: via een ruggenprik of via een blokkade van een bepaalde zenuw.
Aan de hand van de aangegeven pijnscores na de ingreep kan de soort en hoeveelheid pijnmedicatie aangepast worden.
Vragen over pijnmedicatie kan je steeds stellen aan de verpleegkundige of je behandelende arts. Neem nooit langdurig pijnstillers in zonder medisch advies en hou je steeds strikt aan de voorgeschreven dosis en tijdstippen.
Welke misverstanden zijn er over pijn?
- Ik heb reeds vele klachten waardoor ik beter niets vermeld over de aanwezige pijn.
Pijn is een belangrijke parameter, we raden aan dit steeds te vermelden aan de verpleegkundigen. Hoe sneller je jouw pijn aangeeft, hoe beter te bestrijden. Een effectieve behandeling kan de genezing versnellen en andere klachten doen verdwijnen. - Na een operatie is hevige pijn normaal. Ik zal op mijn tanden bijten.
Pijn kan je genezing en revalidatie vertragen. Postoperatieve pijn is in de meeste gevallen goed behandelbaar. Een snelle correcte behandeling is dus belangrijk. - De dokter gaf aan om meerdere keren per dag een pijnstiller in te nemen. Ik bewaar liever de pijnstillers voor te hevige pijn.
Probeer de pijn te voorkomen door niet te lang te wachten om pijnstillers in te nemen. Bij weinig pijn kan je met een lage dosis de pijn onder controle houden. Je voorkomt ergere pijn door de voorgeschreven pijnstillers op de juiste momenten in te nemen. Informatie over het correct gebruik van de voorgeschreven pijnmedicatie, vind je terug in het meegekregen ‘medicatieschema bij ontslag’. - Pijnstillers zijn niet verslavend
Paracetamol en ontstekingsremmers zijn over het algemeen niet verslavend. Indien je (sterke) opioïden kreeg voorgeschreven dan is het steeds belangrijk dat je de medicatie gebruikt zoals voorgeschreven en je de voorgeschreven duurtijd en hoeveelheid niet overschrijdt. Indien je nog veel pijn ervaart, ga je best in overleg met je arts om dit verder te bespreken. - Pijnstillers geven nevenwerkingen
Het is inderdaad zo dat geneesmiddelen nevenwerkingen kunnen geven. Bij hinder door de medicatie is het belangrijk dit te melden aan de verpleegkundige of arts. Aanpassing kan voor vermindering van de ongewenste effecten zorgen. - Indien de pijnstillers niet helpen, neem ik liever andere bijkomende pijnstillers die niet voorgeschreven werden voor deze ingreep.
Hou je steeds aan de voorgeschreven pijnmedicatie en aan het medicatieschema dat je meekreeg bij ontslag. Indien de pijnmedicatie onvoldoende werkzaam is, moet je de arts opnieuw contacteren. Neem niet zomaar andere medicatie in. - Mijn huisgenoot had een goede pijndaling met een soort pijnstiller, dit zal ook gelden voor mij.
Neem nooit medicatie in van een andere patiënt of huisgenoot. Dit kan leiden tot ongewenste bijwerkingen of overschrijden van de maximale dosis.
Thuismedicatie na ontslag
Het is van groot belang de pijnmedicatie in te nemen zoals vermeld op het medicatieschema bij ontslag. Indien er onvoldoende pijndaling is of er bijkomende nieuwe pijn optreedt, moet je contact opnemen met de huisarts of het secretariaat van je behandelende arts.
Het is van belang om overblijvende pijnmedicatie niet te gebruiken voor andere kwalen en/of personen.
Hieronder een overzicht van een aantal courant voorgeschreven pijnstillers postoperatief waarbij de verschillende klassen kunnen gecombineerd worden om de pijn onder controle te krijgen
Deze medicatie wordt meestal als basismedicatie opgestart en is zowel pijnstillend als koortswerend. Deze medicatie is veilig en effectief in de behandeling van pijn (indien correct gebruikt zoals voorgeschreven). Bouw deze medicatie als laatste af.
- Deze medicatie kan worden voorgeschreven bij nood aan een ontstekingsremmend effect of wanneer er onvoldoende pijndaling is met medicatie uit 1.
- Gebruik de medicatie steeds zo kort mogelijk en in de laagst mogelijke dosis.
- Combineer nooit 2 verschillende ontstekingsremmers.
- Neem ontstekingsremmers steeds in bij de maaltijd met een groot glas water, om maagklachten te voorkomen.
- Bij sommige patiënten wordt aangeraden om tijdens de periode dat een ontstekingsremmer wordt ingenomen, ook maagbescherming te gebruiken. Vraag dit eventueel aan je arts.
- Sommige patiënten gebruiken beter geen ontstekingsremmers. Lijd je aan ernstige nierproblemen, leverproblemen, hartfalen of heb je reeds een operatie aan de maag gehad, meld dit dan zeker aan je arts.
Voorbeelden: Ibuprofen, Naproxen
- Deze medicatie kan eventueel voorgeschreven worden indien er onvoldoende effect is van paracetamol en ontstekingsremmers.
- Opioïde medicatie kan obstipatieklachten geven. Wanneer je deze klachten ervaart, ga zeker langs bij je huisapotheker. Deze kan jou een geneesmiddel meegeven dat de stoelgang verzacht en dat zonder voorschrift te verkrijgen is.
- Er kan misselijkheid optreden wanneer je met deze medicatie start. De misselijkheid gaat na enkele dagen voorbij. Indien nodig kan je arts medicatie voorschrijven die hierbij helpt.
- Het wordt afgeraden om met de auto te rijden tijdens de periode dat medicatie uit 3 gebruikt wordt.
Voorbeelden:
- Zwakke opioïden:
- Tradonal = Tramadol = Contramal = Tramadol = Tramium
- o Dafalgan codeïne
- o Paracetamol+tramadol = zaldiar = algotra
- Sterke opioïden:
- Oxynorm (snelwerkend)
- Oxycontin (langwerkend)
Contact
Wens je meer info over hoe we omgaan met pijn bij kinderen? Meer info over ons pijnbeleid bij kinderen.
Heb je nog vragen?
- Bespreek deze met de verpleegkundige of je behandeld arts.
- Neem contact op met de pijnkliniek.
Pijnkliniek
| Dag | Uren | Opmerkingen |
|---|---|---|
| Za: | Gesloten |
Deel op